· Fachbeitrag · Medizinwissen
Laktoseintoleranz: Ärztliche Diagnose erforderlich
von Dr. med. Marianne Schoppmeyer, Medizinjournalistin, Nordhorn
| Die Laktoseintoleranz (Milchzucker-Unverträglichkeit) erhält zunehmend mediale Aufmerksamkeit und auch Patienten sind häufig sehr gut informiert. Dies und die gestiegene Sensibilität unter den Ärzten, haben zu einem erheblichen Anstieg der neu diagnostizierten Fälle beigetragen. In Deutschland vertragen 15 bis 20 Prozent der Bevölkerung keine Milch. Somit kann die Laktoseintoleranz fast als Volkskrankheit bezeichnet werden. |
Was ist eine Laktoseintoleranz?
Laktose wird auch als Milchzucker bezeichnet, was auf ihr hauptsächliches Vorkommen in Milch und Milchprodukten hinweist. Die Laktoseintoleranz ist eine Nahrungsmittelunverträglichkeit, hervorgerufen durch einen Mangel des Verdauungsenzyms Laktase.
MERKE | Eine Laktoseintoleranz ist also keine Nahrungsmittelallergie, sondern ein Enzymmangel, der nichts mit einer allergischen Reaktion zu tun hat. Sie darf nicht mit einer Kuhmilchallergie verwechselt werden. |
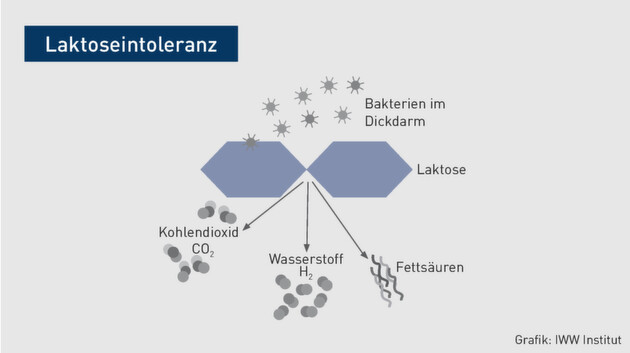
Aufgabe des Enzyms Laktase ist es, die Laktose in ihre Bestandteile (Glukose und Galaktose) aufzuspalten. Bei der Laktoseintoleranz ist dieses nicht oder nur teilweise möglich, sodass die Bestandteile der Laktose nicht über die Dünndarmschleimhaut aufgenommen werden können. In der Folge gelangt Laktose unverdaut oder nur teilweise verdaut in den Dickdarm. Dort wird sie durch die Milchsäurebakterien des Dickdarms vergärt. Dabei entstehen Kohlendioxid, Wasserstoff und kurzkettige Fettsäuren.

Wie macht sich eine Laktoseintoleranz bemerkbar?
Nach einer laktosehaltigen Mahlzeit kann es bei Patienten mit Laktoseintoleranz unter Umständen zur Bildung mehrerer Liter Kohlendioxid kommen, was zu erheblichen Blähungen führt. Die kurzkettigen Fettsäuren rufen einen Wasser- und Elektrolyteinstrom in den Dickdarm hervor. In der Folge kommt es zu wässerigem Durchfall, vermehrten Darmgeräuschen und krampfartigen Bauchschmerzen. Seltener treten auch Übelkeit und Erbrechen auf. Viele Patienten leiden zudem unter unspezifischen Beschwerden wie Abgeschlagenheit, Konzentrationsstörungen, Gliederschmerzen, Kopfschmerzen und allgemeinem Unwohlsein.
Formen einer Laktoseintoleranz
Die häufigste Form der Laktoseintoleranz ist der primäre adulte Laktasemangel, der in der Regel physiologisch bedingt ist. Nach dem Abstillen von der laktosereichen Muttermilch wird die Laktasebildung irreversibel reduziert. Diese Downregulation kann bei Europäern bis zum 20. Lebensjahr anhalten und stellt einen ganz natürlichen Vorgang dar. Zu Beschwerden kommt es jedoch erst, wenn die Laktaseaktivität zu mehr als 50 Prozent vermindert ist.
Daneben können einige Erkrankungen, die mit einem geschädigten Dünndarmepithel verbunden sind, eine Laktoseintoleranz hervorrufen (sekundärer Laktasemangel). Hierzu zählen etwa eine infektiöse Enteritis, Zöliakie oder Morbus Crohn. Sehr selten tritt ein angeborener autosomal rezessiv vererbter Laktasemangel auf: Das Enzym fehlt völlig (tertiärer Laktasemangel).
Wie wird eine Laktoseintoleranz diagnostiziert?
Häufig äußern Patienten bereits den Verdacht einer Milchzuckerunverträglichkeit, wenn sie mit entsprechenden Beschwerden in die Praxis kommen. Ein solcher Verdacht sollte immer abgeklärt werden, um eventuelle zugrunde liegende Darmerkrankungen auszuschließen und auch um den Patienten eine letzte Sicherheit bezüglich seiner Beschwerden zu geben.
Ausführliche Anamnese
Der Arzt wird eine ausführliche Anamnese erheben und insbesondere Fragen zu Ernährungsgewohnheiten stellen. Hilfreich ist es auch, eine Zeitlang auf laktosehaltige Produkte zu verzichten. So kann festgestellt werden, inwieweit die Beschwerden mit dem Verzehr von Milch und Milchprodukten im Zusammenhang stehen. Dabei sollte aber immer auf eine ausreichende Versorgung mit allen wichtigen Nährstoffen geachtet werden.
H2-Atemtest
Der H2-Atemtest zur Erkennung einer Laktoseintoleranz beruht darauf, dass Patienten mit Laktoseintoleranz nach dem Verzehr von Milchzucker H2 (Wasserstoff) abatmen, der dann in der Ausatemluft gemessen werden kann. Der H2-Atemtest dauert etwa drei Stunden. 12 bis 14 Stunden vor dem Test sollte der Patient nicht gegessen oder geraucht haben und 24 Stunden vorher keine schwer verdaulichen oder blähenden Speisen wie Zwiebeln, Kohl oder Hülsenfrüchte verzehrt haben. Eine Antibiotikatherapie oder Darmreinigung sollte mindestens vier Wochen zurückliegen.
|
Der Patient nimmt 50 g Laktose zu sich. Liegt eine Laktoseintoleranz vor, wird die Laktose im Dünndarm nicht gespalten und erst im Dickdarm bakteriell zersetzt. Dabei entsteht unter anderem H2, der vom Dickdarm ins Blut gelangt und anschließend über die Lunge abgeatmet wird. In der Ausatemluft wird die H2-Konzentration vor Beginn des Test und folgend in 30-minütigen Abständen bestimmt. Als positiv gilt ein Befund, wenn der Anstieg der H2-Konzentration über den Ausgangswert mindestens 20 ppm beträgt (ppm = Anzahl der Wasserstoffteilchen pro eine Million Luftteilchen). Werte zwischen 10 und 20 ppm gelten als unspezifisch. Hier kann die Testdauer unter Umständen verlängert werden. Normalerweise befindet sich in der ausgeatmeten Luft überhaupt kein Wasserstoff. |
Ein möglicher Störfaktor des Tests ist eine bakterielle Fehlbesiedlung des Dickdarms mit H2-metabolisierenden Bakterien, die den erzeugten H2 umsetzen, sodass er in der Ausatemluft nicht gemessen werden kann. Diese sogenannten „Non-Responder“ machen etwa 10 bis 20 Prozent der getesteten Patienten aus. Bei ihnen kann eine Laktoseintoleranz unabhängig vom H2-Atemtest molekulargenetisch nachgewiesen werden. Bei dieser Untersuchung wird die der primären adulten Laktoseintoleranz zugrunde liegende Genveränderung auf dem Laktase-Gen nachgewiesen. Für den Nachweis wird in der Regel EDTA-Vollblut in ein entsprechendes Labor zur Untersuchung verschickt.
Laktosearme Ernährung lindert die Beschwerden
Patienten mit diagnostizierter Laktoseintoleranz sollten den Milchzuckeranteil in ihrer Ernährung reduzieren Viele Patienten besitzen noch eine Restaktivität der Laktase, sodass geringe Mengen Laktose vertragen werden. Diese individuelle Verträglichkeitsgrenze sollte jeder Patient für sich selbst austesten. Dabei ist das Führen eines Ernährungs- und Symptomtagebuchs sinnvoll.
PRAXISHINWEIS | Inzwischen gibt es im Supermarkt viele laktosefreie Produkte, sodass Betroffene nicht komplett auf Milch und Milchprodukte verzichten müssen. Ernährungstipps finden Sie beim Bundesverband für Gesundheitsinformation und Verbraucherschutz - Info Gesundheit e. V. (online unter www.bgv-laktose.de/). Siehe auch den Beitrag in PPA 04/2016, Seite 5. |
Neben einer Diät können Patienten auch mit dem Enzym Laktase behandelt werden. Dieses kann als Kautablette, Kapsel oder Tablette unmittelbar vor der Einnahme einer laktosehaltigen Mahlzeit eingenommen werden. Laktase-Präparate werden als Arzneimittel, Nahrungsergänzungsmittel oder diätetisches Lebensmittel angeboten. Eine solche Enzymersatztherapie ist eine gute Ergänzung zur laktosefreien Diät, kann diese jedoch nicht ersetzen. Die exakte Dosierung des Laktasepräparats ist abhängig vom Laktosegehalt der Mahlzeit und von der Restaktivität des Enzyms beim Patienten. Die meisten Betroffenen können die für sie günstige Dosierung nach einiger Zeit recht gut einschätzen.



















